زخم پای دیابتی نوروپاتیک | مانیکان
زخم پای نوروپاتیک اغلب در بیماران مبتلا به دیابت شایع است. احساس خارش موضعی یا بیحسی و کرختی، و همینطور فشار بیش از حد بر پا منجر به میکروتروما و از بین رفتن بافت زیرین میشود و در نهایت به زخم منتهی خواهد شد. علاوهبرآن، ممکن است نوروپاتی باعث زخمها یا بریدگیهای کوچک شود که در اثر عدم درمان درست منجر به ایجاد زخم پا میشود. نوروپاتی محیطی معمولاً بر عصبهای حسی که در شناسایی حسهایی مانند دما و درد به ما کمک میکنند، تأثیر میگذارد. با این حال، این بیماری آثار این بیماری بر عصبهای حرکتی نیز قابل انکار نیست، یعنی عصبهایی که وظیفهی آنها انقباض عضلات است. آسیبدیدگی عصبهای حرکتی ممکن است منجر به تحلیل رفتن عضلات شوند و در نتیجه، عدم تعادل حرکتی در عضلات خمکننده و بازکننده را به همراه داشته باشد که همین مسئله باعث تغییر شکل پا خواهد شد؛ مثلاً انگشتان خمیده یا برجسته شدن متاتارس (استخوانهای کف پا). این عارضه باعث میشود فشار بیشتری به زخم وارد شود. علاوه بر ناهنجاریهای حرکتی، زخمها بیشتر در قسمتهایی از پا ایجاد میشوند که فشار زیادی روی آنهاست؛ مثلاً هالوکس (انگشت شست پا)، مفاصل متاتارسوفالانژیال (مفصل میان متاتارس و بند اول انگشتان پا)، پنجهی پا و پاشنه. زخم پای دیابتی معمولاً در اثر پوشیدن کفش نامناسب ایجاد میشود. لازم است افراد مبتلا به دیابت مرتباً به متخصص امراض پا مراجعه کنند تا از بروز زخم پا جلوگیری شود.
علائم زخم پای دیابتی
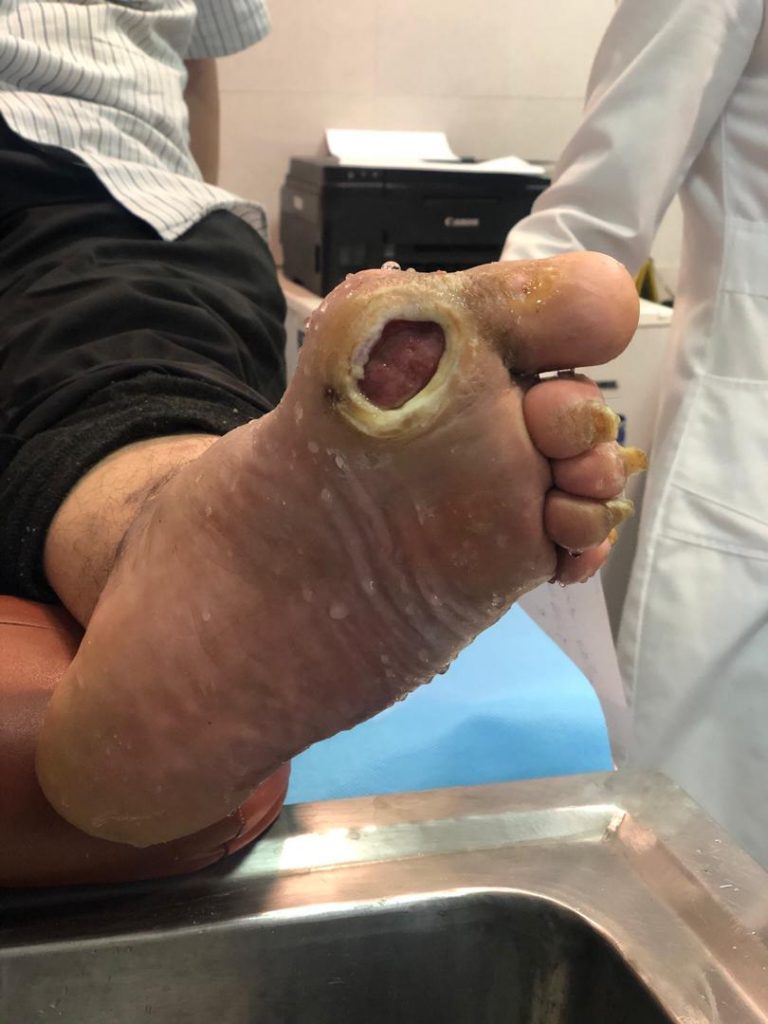
ظاهر زخم پای نوروپاتیک به محل زخم و وضعیت گردش خون بیمار بستگی دارد. ممکن است این زخمها به صورت تاول پینهبسته یا زخم باز باشند که رنگ قرمز تا قهوهای/سیاه دارند. معمولاً نواحی اطراف زخم از بین میروند و پوست هم اغلب حالت پینهبسته خواهد داشت. عمق زخم به میزان آسیبی که به پوست وارد شده بستگی دارد. گاهی اوقات، آسیبدیدگی لبههای زخم باعث عفونت میشود که درصورت عدم درمان مناسب، ممکن است منجر به استئومیلیتیس (عفونت استخوان یا مغز استخوان) شود. ایسکمی (کمخونی موضعی)، نوروپاتی و عدم درمان بهموقع ممکن است باعث گسترش عفونت شوند. این نوع زخمها معمولاً دردناک نیستند؛ البته زخمهای شریانی و زخمهای عفونی، کمی باعث آزردگی بیمار خواهند شد. بهطور کلی، ضربان در پا عادی است و اغلب، بیمار در اثر عفونت به تب مبتلا نمیشود.
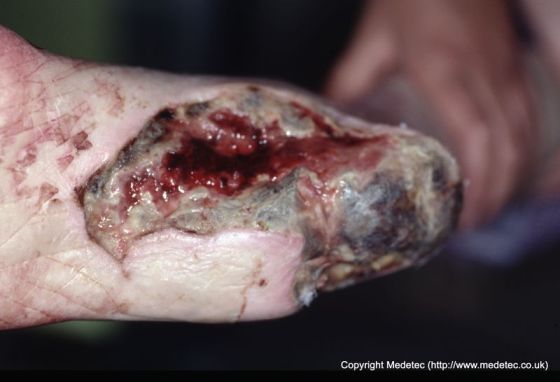
شکل ١: زخم پای نکروتیک که در اثر فشار یا کم خونی موضعی ایجاد شده
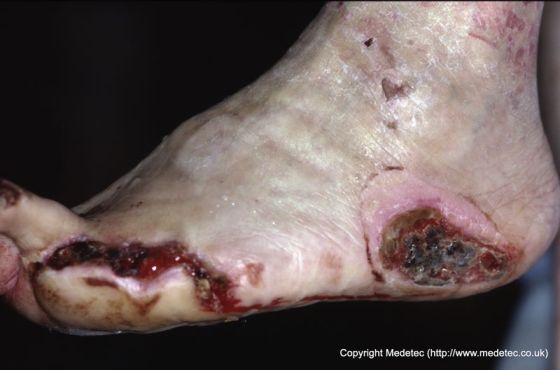
شکل ٢: زخم پاشنهی نکروتیک که در اثر فشار یا کم خونی موضعی ایجاد شده
علت زخم پای نورپاتی
همانطور که در بالا اشاره شد، زخمهای نوروپاتیک به دلیل فشار وارده روی پا ایجاد میشوند که در نتیجه باعث اختلال در ادراک حسی میشوند. با این حال، اگر با آسیبدیدگی عروقی همراه باشند، احتمال قطع عضو به دلیل عفونت، بسیار بیشتر میشود. زخمها خشکتر به نظر میرسند و در جاهایی ایجاد میشوند که کمتر در معرض فشار قرار دارند؛ مانند کنارههای پا یا انگشتان. عوامل متعددی بر ایجاد زخمهای نوروپاتیک تأثیر میگذارند، ولی نوروپاتی در میان تمام آنها مشترک است.
علاوه بر دیابت، عوامل دیگری نیز در ایجاد نوروپاتی محیطی مؤثر هستند:
- اختلالات عصبی
- نوروپاتی الکلی
- نارسایی کلیوی
- فتق دیسک کمر یا ناهنجاریهای نخاعی
- تروما
- جراحی
موارد دیگری که منجر به زخمهای نوروپاتیک میشوند و شیوع کمتری دارند شامل این موارد هستند: جذام، شکاف مادرزاد مهرههای ستون فقرات، سیرنگومیلی (وجود یک کیست پر از مایع در طناب نخاعی).
عوامل خطرزا
کنترل نکردن سطح قند خون
فشار خون
کلسترول بالا
بیماریهای کلیوی
استعمال دخانیات
دفرمیته بودن پا؛ مثلاً صافی کف پا، انگشتان چکشی، انحراف شست پا و غیره
عوارض
اگر زخمهای نوروپاتیک درمان نشوند، ممکن است منجر به عوارضی مانند عفونت زخم، بافتمردگی و در موارد جدیتر منجر به قطع عضو آسیبدیده شوند.
مطالعات تشخیصی زخم پای نوروپاتی
- آزمایش مونوفیلامنت
- توموگرافی کامپیوتری (سی تی اسکن)
- تصویربرداری رزونانس مغناطیسی (ام آر آی)
- الکترومیوگرافی (نوار عصب و عضله)
- سرعت هدایت عصبی
- نمونهبرداری عصب
- نمونهبرداری از پوست
- کشت زخم
درمان زخم پای نوروپاتیک
موارد احتیاطی که در این قسمت ارائه شده، خطر بروز زخمهای نوروپاتیک را در بیمارانی که در معرض خطر هستند، کاهش میدهد و عوارض آن را در بیمارانی که به علائم آن مبتلا هستند، به حداقل میرساند.
- مراقبتهای مربوط به پا را فراموش نکنید تا پینههای اضافهی پا برداشته شوند و زخمهای احتمالی پا تحت کنترل باشند.
- هرگونه تغییر رنگ، دما یا بروز هر نوع زخم یا پینهای را کنترل کنید.
- از کفش مناسب استفاده کنید تا پا تحت فشار نباشد و با هرنوع دفرمیته، فضای کافی در آن وجود داشته باشد. در این مورد با متخصص امراض پا مشورت کنید.
- از پا در برابر آسیبدیدگی، عفونت و دمای بالا محافظت کنید.
- هرگز پابرهنه راه نروید. در خانه کفش یا دست کم صندل به پا داشته بشید.
- پاها را برای مدتی طولانی خیس نکنید.
- بیماریهایی مانند دیابت را کنترل کنید تا روند درمان تسریع شود.
اولین گام در درمان زخم دیابتی برداشتن بافت مرده (دبریدمان) تا رسیدن به بافت سالم است. اغلب در زیر بافت مرده، عفونت وجود دارد، که ممکن است حتی به استخوان و مغز استخوان هم رسیده باشد. دبریدمان این امکان را در اختیارمان قرار میدهد تا ارزیابی بهتری از زخم و بافتهای عفونی زیرین داشته باشیم و همینطور به روند درمان کمک کنیم. در حالت مطلوب، زخم در طول روند درمان نیاز به رطوبت و همینطور هوای آزاد دارد. در انتخاب نوع پانسمان با پزشک یا متخصص زخم مشورت کنید. در این لینک : درمان زخم عفونی
یکی از مهمترین مسائل در درمان مؤثر زخمهای نوروپاتیک، کاهش فشار در نواحی آسیبدیده است. با این حال، برداشتن فشار از روی زخم باید با گردش خون مناسب همراه باشد و بنابراین استراحت بیش از حد روی تخت توصیه نمیشود. از کفشها یا بوتهای محافظ پا استفاده کنید تا فشار از روی پا برداشته شود و همچنین قادر به راه رفتن باشید. کفشهای طبی نیز همین کاربرد را دارند، ولی معمولاً به منظور پیشگیری یا عود نکردن زخم در طول روند درمان مورد استفاده قرار میگیرند.
در صورت عدم بهبودی زخم، باید جراحی انجام شود و یا با اصلاح دفرمیته بودن پا، فشار اضافه از روی آن برداشته شود.