عوارض زخم بستر | مانیکان
عوارض بسیار خطرناکی که زخم بستر عامل آن است
زخم بستر، مشکلی شایع در میان کسانی است که تحرک محدودی دارند. افراد مسن و ناتوان یا افرادی که به دیابت مبتلا هستند و یا مشکل گردش خون دارند بیشتر در معرض بروز زخم بستر قرار میگیرند.
زخم بستر چیست؟
زخم بستر (که به آن زخمهای فشاری و زخمهای دکوبیتوس هم گفته میشود) آسیبدیدگیهایی روی سطح پوست و بافت زیرین است که معمولاً به دلیل فشار طولانیمدت روی پوست ایجاد میشود.
زخمهای فشاری اغلب در نواحی از بدن که استخوان دارند بیشتر بروز میکنند، زیرا این نواحی ماهیچه یا بافت چربی زیادی ندارند تا از شدت فشار بر اثر تکیه دادن طولانیمدت بکاهد.
بافتی که از زخم بستر آسیب دیده است، میتواند تا عمق بدن نفوذ کند و منجر به عوارضی خطرناک مانند عفونتهای چرکی شود (عفونتهایی که در جریان خون شروع میشوند و به سایر اعضای بدن سرایت میکنند).
نواحی از بدن که معمولاً روی پوست فشار وارد میکنند و منجر به آسیبدیدگی میشوند:
- کمر، باسنها یا استخوان لگن خاصره
- مفصلهای شانه
- آرنجها، قوزکها یا پاشنهها
- پشت سر
اگر پوستتان آسیب دیده، هر فشاری که روی این آسیبدیدگی وارد شود اوضاع را وخیمتر میکند. مثلاً، نقاطی از بدن که بافت چربی دارند کمتر در معرض بروز زخم بستر هستند، زیرا چربی زیر پوست در برابر فشار کمی مقاومت میکند. ولی این نواحی هم در معرض خطر هستند زیرا عصبهای بیشتری دارند.
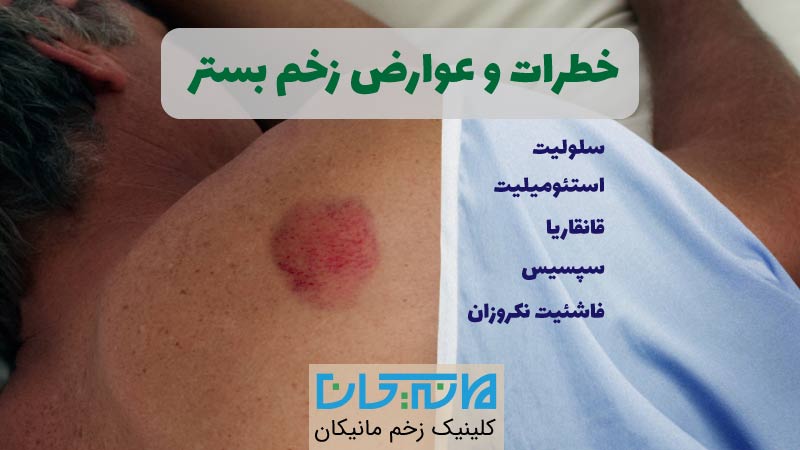
عوارض زخم بستر
هر عارضهای که به بروز زخمهای فشاری مربوط باشد، میتواند منجر به بستری طولانیمدت در بیمارستان، درد طولانی و شدید و افت کیفیت زندگی شود. زخمهای فشاری معمولاً در نواحی از بدن که استخوان برجسته دارند، بروز میکنند، جاهایی که جریان خون برای مدتی طولانی مثلا دو ساعت یا بیشتر محدود شوند.
بدون درمان درست، ناحیهی آسیبدیده اغلب دچار آسیب پوستی میشود و بافت نکروز منجر به زخم باز خواهد شد. علاوهبرآن افراد مسن، افرادی که بیماری مزمن دارند، افراد دیابتی، و آنهایی که از مشکلات عدم تحرک رنج میبرند بیشتر در معرض بروز عوارض ناشی از زخمهای فشاری قرار دارند.
در مرحلهی پیشرفته، زخمهای فشاری میتوانند با سایش، ترک و فشار وخیمتر شوند. اگر درمان مناسبی انجام نشود، بیمار از این موارد رنج میبرد:
- سلولیت شدید (عفونت بافت عمیق)
- استئومیلیت (عفونت استخوان)
- قانقاریا، سپسیس (مسمویت خونی) و …
- فاشئیت نکروزان (باکتری گوشتخوار)
سلولیت
عفونتی که با زخم بستر ایجاد شده باشد، به راحتی به لایههای عمیق پوست سرایت میکند و منجر به سلولیت میشود. علاوه بر قرمزی و درد شدید، ممکن است پوست بیمار بسیار متورم شود.
بدون استفادهی دورهای از آنتیبیوتیکها، ممکن است بیمار به عفونتهای بسیار خطرناکی مبتلا شود که به راحتی به مفصلها، استخوانها یا جریان خون سرایت کند.
اگر سلولیت در ساکروم (استخوان خاجی) یا کمر باشد، عفونت به راحتی به ستون فقرات و نهایتاً به مغز سرایت میکند.
استئومیلیت
عفونت استخوان (استئومیلیت) و مفاصل (سپتیک آرتریت) میتواند آسیب جدی به استخوان، بافت و غضروف بیمار وارد کند. تنها درمان مؤثر دُز بالای آنتیبیوتیکهای مخصوص یا عمل جراحی برای برداشتن مفصل و بافت استخوان است.
قانقاریا
قانقاریا، نوعی عفونت جدی ولی نادر است که با گازی که از باکتری کلوستریدیوم خارج میشود، بهوجود میآید. این نوع باکتری در نواحی آسیبدیدهی بدن که میزان اکسیژن در آن کم است یا کلاً اکسیژنی وجود ندارد، رشد میکند. این باکتری با آزادسازی سموم در بافت اطراف، گازهای مضری تولید میکند.
معمولاً کسانی که پوستشان به سرعت متورم شده است، از درد شدیدی رنج میبرند. بدون دبریدمان جراحی زخم بستر، که در آن پوست مرده یا عفونی برداشته میشود، بیمار مجبور به قطع عضو آسیبدیده خواهد بود تا از سرایت قانقاریا به دیگر نقاط بدن جلوگیری کند.
سپسیس
سپسیس نوعی عارضهی شایع در بیمارانی است که از زخمهای فشاری رنج میبرند. این نوع عفونت خونی خطرناک میتواند به همهجای بدن سرایت کند و موجب از کار افتادن عضوی از بدن یا حتی مرگ شود.
اگر به خوبی کنترل نشود، ممکن است بیمار به شوک سپتیک (شوک عفونی) مبتلا شود و شانس زندهماندنش ٥٠-٥٠ باشد. علائم شایع شامل تب، بیحالی، آشفتگی، اضطراب، کاهش سطح هوشیاری و از دست دادن اشتهاست.
فاشئیت نکروزان
باکتری گروه A استرپتوکوک که زخم دکوبیتوس را عفونی میکند، ممکن است منجر به فاشئیت نکروزان شود. در بیشتر زنان و مردان مسن، فاشئیت نکروزان وضعیتی خطرناک است و باعث از بین رفتن سریع بافت آسیبدیده میشود.
این نوع باکتری که اغلب به آن باکتری «گوشتخوار» میگویند، به درمان فوری نیاز دارد. جراح احتمالاً دبریدمان جراحی (برداشتن بافت مرده) و آنتیبیوتیکهای خاصی را توصیه میکند.
طبق نظر هیئت ملی مشاوره، زخم فشاری، تومور سرطانی کارسینوما از عوارض جدی زخمهای مزمن و غیرقابلدرمان مانند زخم فشاری در مرحلهی پیشرفته است. معمولاً، این سرطان فرم بسیار اگرسیوی دارد و نیازمند جراحی است.
درمان تخصصی که برای پیشگیری از پیشروی شدت زخم و مرگ احتمالی لازم است
میزان مرگومیر در بیمارانی که به عوارض جدی مربوط به زخم فشاری مبتلا میشوند، بالاست. متأسفانه، ارزیابی استئومیلیت و دیگر وضعیتهای خطرناک مربوط به زخمهای فشاری معمولاً دقیق نیست؛ حتی توسط کادر درمان آموزش دیده در آسایشگاهها، مراکز توانبخشی یا بیمارستانها.
اگر تشخیص اشتباه داده شود، بیمار از عوارض جدی رنج میبرد یا منجر به مرگ او میشود. به همین دلیل، به کارگیری متخصصان درمانی ماهر که در درمان زخمهای فشاری تخصص دارند، ضروری است.
درغیراینصورت، منجر به درد رو به افزایش بیمار و کاهش افت کیفیت زندگی و یا مرگ او خواهد شد.
عوامل خطرزا در ارتباط با زخم فشاری
زخمهای فشاری با نام زخم بستر هم شناخته میشوند. دلیل این نامگذاری این است که این نوع زخمها بیشتر در افراد مسن شایع است که برای مدت زمانی طولانی مشکل تحرک داشتهاند.
افراد دیابتی هم در معرض خطر زخمهای فشاری خواهند بود، زیرا جریان خون در بافت پاهایشان کمتر است. این زخمها با فشار طولانیمدت روی بافت نرم ایجاد میشود. عوامل خطرزا در زخمهای فشاری شامل این موارد است:
- دیابت
- داروهایی خاص، مانند داروهای ضدالتهاب غیر استروئیدی یا داروهای ضدانعقادخون و دیپیریدامول
- گچ لولایی
- اضافه وزن داشتن
- کفش نامناسب
- بیاختیاری
- سیگار کشیدن
- عدم توانایی در برداشتن فشار هنگام دراز کشیدن یا نشستن
- تحرک ناکافی
- عدم استفاده از کوسن، تشک یا دیگر وسایل درمانی که برای کاهش فشار وارده استفاده میشود
- تغذیه نامناسب
- عفونتهای پوستی یا درماتیت (التهاب پوست)
با خودمراقبتی، عوامل خطرزا کاهش پیدا میکنند. کارهایی از قبیل ورزش برای کنترل گردش خون یا داشتن رژیم غذایی مناسب. تغذیهی خوب به بدن کمک میکند تا سالم بماند، در حالیکه اضافهوزن و دیابت باعث میشود بدن در برابر زخمهای فشاری آسیبپذیر شود.
علاوهبرآن، داشتن کفشهای مناسب نیز حائز اهمیت است زیرا کفشهای تنگ جریان خون را قطع میکنند. از سوی دیگر، پوست باید تمیز و خشک نگه داشته شود تا از سرایت عفونت جلوگیری شود.
از سوی دیگر، در منزل حدوداً دو ساعت یکبار در طول روز جای حالت نشستن خود را تغییر دهید و دست کم هر نیمساعت یکبار، در زمان خواب جابجا شوید. همچنین، دست کم هر یک ساعت در طول شب از جا بلند شوید تا از فشار طولانیمدت روی لگن خاصره و پاشنهها جلوگیری شود.
بهترین راه برای جلوگیری از زخمهای فشاری پوشیدن کفشهای مناسب، تمیز و خشک نگهداشتن پوست، ورزش به منظور کنترل جریان خون در پاها، داشتن رژیم غذایی مناسب و جابجا شدن در تختخواب لااقل هردوساعت یکبار است. اگر این روشها برای بهبود این مسئله کارساز نبود، شاید وقتش رسیده از که از توصیههای پزشکی کمک بگیرید.
درجه بندی زخم فشاری
علم پزشکی زخم بستر را در شش درجه طبقهبندی میکند:
- زخمهای فشاری درجه ١ : قرمزی / پوست سالم / بدون جمعشدن مایعات
- زخمهای فشاری درجه ٢: قرمزی / ترک پوست / بدون جمعشدن مایعات
- زخمهای فشاری درجه ٣: قرمزی / زخم یا اپیتلیوم آسیبدیده که با لایهای نازک که به راحتی جدا میشود، پوشانده شده و مایعات درون آن جمع نشده است
- زخم فشاری درجه ٤ : تودهی بافت مرده / ترک پوست / جمع شدن مایعات
- زخم فشاری درجه ٥: تودهی بافت مرده / ترک پوست و اثر گذاشتن روی استخوان، ماهیچه و تاندون، و رباطها که با لایهی نازک اپیتلیوم بافت گرانولهی زخم پوشانده شده؛ بدون جمعشدن مایعات
- زخم فشاری غیرقابل تشخیص: معمولاً بدلیل وجود چیزهای ریز، بافت مردهی پوست و همچنین ندانستن عمق و وسعت زخم باز درجهی این زخمها قابل تشخیص نیستند.
- آسیب بافت عمیق: زمانی اتفاق میافتد که استخوان، ماهیچه یا دیگر بافتهای بدن آنقدر آسیب دیده باشند که بهبودی آنها به خوبی انجام نشود.
در علم پزشکی برای تشخیص دقیق جای زخم فشاری و درجهی آن، باید این چهار مرحله را دنبال کنید:
- ارزیابی علائم و نشانهها
- ارزیابی خطر حالت قرارگرفتن بدن بیمار
- ارزیابی وضعیت پوست برای جلوگیری از عوارض زخمهای فشاری در همهی نقاط بدن
- ارزیابی کنترل زخم به صورت روزانه و شناسایی نشانههای عفونت پوست، ماهیچه و استخوان
زخم فشاری درجه ٤ به چه معناست؟
زخم فشاری درجه ٤ زمانی بروز میکند که فرد از آسیب یا بیماریهای زمینهای رنج میبرد و روند بهبود زخم فشاری آغاز نمیشود.
در زخم فشاری درجه ٤، پوست ترک میخورد و زخم به عمق بافت زیرین سرایت میکند (لایهی چربی میان درمیس و ماهیچهی زیرین).
با اینکه شاید پزشکان اصطلاحات مختلفی را برای تعیین شدت زخم به کار میبرند، ولی بر سر این مسئله اتفاق نظر دارند که زخم فشاری درجه ٤، یک زخم بستر باز است که بافت عمیق آن نمایان شده.
چه کسانی باید درمورد زخمهای فشاری نگران باشند؟
کسانی که در معرض خطر بروز زخم فشاری درجه ٤ هستند، شامل این افراد میشوند:
- آنهایی که اندام تحتانیشان از کار افتاده است
- افراد دیابتی
- کسانی که اضافهوزن زیادی دارند یا برای مدت زمان طولانی روی تخت یا ویلچر هستند
- افراد با سطح رطوبت بالا (تعریق، ادرار) روی پوست برای مدت زمان طولانی
- افرادی که سیستم ایمنی بدنشان به دلیل شیمیدرمانی، پیوند عضو، پرتودرمانی و غیره ضعیف شده است
چه مدت میتوان با زخم فشاری درجه ٤ زندگی کرد؟
طبق نظر CDC (مراکز کنترل و پیشگیری از بیماریها)، در زخم فشاری درجه ٤، پوست شکاف میخورد و بافت زیرین که معمولاً روی برجستگی استخوان قرار دارد و تحت فشار بوده، مشخص میشود. علاوهبرآن، زخم فشاری درجه ٤، ماهیچهها، بافت، رباطها، تاندونها و استخوان را تحت تأثیر قرار میدهد.
اگر به سرعت مداخلهی پزشکی صورت نگیرد، و در عرض چندساعت یا چند روز سپسیس (عفونت خونی) یا استئومیلیت (عفونت استخوان) آغاز شود، ممکن است زخم فشاری درجه ٤ زندگی بیمار را به خطر بیندازد.
شانس زنده ماندن در صورت بروز زخم فشاری درجه ٤، به شدت زخم و وضعیت سلامت بیمار بستگی دارد. احتمال از پایدرآمدن بیماران بستری که نمیتوانند از خودشان مراقبت کنند، بیشتر است.
طبق اخبار ایالات متحده، معاینهی یازده زخم فشاری درجه ٤، نشان داد که تقریباً نیمی از افراد در عرض ٣٠ روز بر اثر عفونت فوت کردند. مطالعات بیشتر میزان مرگومیر زخمهای فشاری درجه ٤ را اینطور گزارش میکنند:
- حدود ٥٠ درصد افراد درصورتیکه درمان نشوند، در عرض دوماه فوت خواهند کرد
- نزدیک ٧٠ درصد افراد درصورتیکه درمان نشوند، در عرض سه ماه فوت خواهند کرد
- تنها ٢٠ درصد از افراد که مبتلا به زخم فشاری درجه ٤ هستند، حتی پس از دریافت مداخلات پزشکی جان سالم به در میبرند
زخم بستر جزو مواردی است که هرگز نباید اتفاق بیفتد
طبق گفتهی مراکز مراقبت درمانی و خدمات بیمهی درمانی مستمندان (CMS)، تقریباً هر درجهی پیشرفتهای از زخمبستر قابل پیشگیری است. نهاد نظارتی فدرال زخم بستر را جز مواردی میداند که هرگز نباید اتفاق بیفتند و پرداخت وجه به آسایشگاهها و بیمارستانهایی که اجازه میدهند زخمهای فشاری پیشروی کنند و سلامت بیمار را به خطر بیندازند را محدود میکند.
وقتی بیمار در زمان اقامت در یک مرکز توانبخشی دچار زخم بستر میشود، معمولاً نشانهی بیتوجهی است. بدون مداخلات قانونی، امکان مرگ بیمار وجود دارد.
به همین دلیل، بسیاری از خانوادهها وکلای ماهری را استخدام میکنند تا جلوی این بیتوجهی را بگیرند و کسانی که مسئول این اتفاق هستند را مواخذه کنند.
نحوه تشخیص زخم بستر با معیار برادن
بسیاری از پزشکان، متخصصان تشخیص بیماری و متخصصان مراقبت از زخم، زخم بستر را با استفاده از معیار برادن و دیگر ابزار تشخیصی دستهبندی میکنند. معیار برادن میزان خطر ابتلا به زخم فشاری یا دیگر آسیبهای پوستی و خطراتی که این زخمها برای افرادی با سیستم ایمنی ضعیف دارند را ارزیابی میکند.
با اینکه بسیاری از افراد، معیار برادن را نوعی ابزار ساده برای ارزیابی میدانند، ولی متخصصان درمانی اغلب در هر کشوری از آن استفاده میکنند. مثلاً، مسئول مراقبت از سلامت کلینیک از معیاری با شش امتیاز استفاده میکند تا میزان خطر زخمهای فشاری را تعیین کند.
در این معیار، شش دستهبندی وجود دارد:
- دستهبندی ١: هیچ خطری برای ابتلا به زخمهای فشاری وجود ندارد.
- دستهبندی ٢: خطر کمی برای ابتلا به زخمهای فشاری وجود دارد.
- دستهبندی ٣: خطر نسبی ابتلا به زخم فشاری درجه ٤؛ ولی درصورت مداخلات درمانی مشکلی به وجود نمیآید
- دستهبندی ٤: خطر بالای ابتلا به زخم فشاری درجه ٤؛ ولی درصورت مداخلات درمانی مشکلی به وجود نمیآید.
- دستهبندی ٥: خطر بالای ابتلا به زخم فشاری درجه ٤؛ این احتمال وجود دارد که حتی با مداخلات درمانی نیز زخم گسترش پیدا کند.
- دستهبندی ٦: خطر فوری گسترش زخم فشاری درجه ٤ که درصورت عدم درمان فوری و مؤثر، ممکن است منجر به مرگ بیمار شود.
با استفاده از این معیار، ارزیابی مهمی از وضعیت بیمار و ریسک بروز زخمهای فشاری به دست میآید. پزشکان اغلب از این معیار برای ارزیابی بیمارانی که وضعیت سلامت خاصی دارند استفاده میکنند:
- دیابت
- عدم تحرک
- دهیدراته شدن بدن
- سوء تغذیه
- عفونت شامل سپسیس و استئومیلیت
نحوه درمان زخم فشاری یا زخم بستر
زخم فشاری نوعی زخم است که با گردش خون ناکافی در پوست بیمار ایجاد میشود. در بعضی موارد، زخم فشاری بدون جراحی قابل درمان است.
یک زخم فشاری درجه ١ تا ٣ را درنظر بگیرید. در این مورد، متخصص مراقبت از زخم میتواند زخم فشاری را با پاکسازی، برداشتن مایعات اضافی یا بافت مردهی پوست، فشار زخم و بانداژ کردن آن، درمان کند.
با اینحال، زخم دکوبیتوس پس از اینکه به مراحل پیشرفته رسیده باشد، باید از طریق دبریدمان جراحی درمان شود. در این روند درمانی، جراح بافت نکروز را با استفاده از ابزار جراحی برمیدارد تا زخم به طور کامل بهبود پیدا کند.
جابجایی بدن و ابزار کاهش فشار
تیم بهداشت و درمان برای جلوگیری از پیشروی زخمهای فشاری (زخم بستر) از هیچ تلاشی فروگذار نمیکنند و لااقل هر دو ساعت یکبار بسته به شرایط بیمار او را جابجا میکنند.
اگر شخصی به دلیل بیماری یا آسیب، خودش قادر به حرکت نباشد کارکنان آسایشگاه باید اطمینان حاصل کنند که حالت بدن آنها مرتباً تغییر میکند. این روال شامل تنظیم حالت بدن لااقل هردو ساعت یکبار در حالت خوابیده و هر پانزده دقیقه در حالت نشسته است.
ممکن است به وسایلی از جمله تشک بادی یا زختخوابی که جریان هوا از آن عبور میکند هم نیاز باشد تا بدن بیمار را خنک نگه دارد و از بروز زخم بستر پس از جراحی جلوگیری شود. ابزاری که از فشار بدن کم میکنند، برای افرادی استفاده میشود که به دلیل ازکارافتادگی، تحرک محدود یا اضافهوزن قادر به جابجایی نیستند.
وقتی بیمار در یک آسایشگاه اقامت دارد، به ابزاری مانند بالشت، تختخواب آبی (تختی که بجای فنر و غیره پر از آب است) و تشک بادی دسترسی بیشتری خواهد داشت. اگر کسی به این تجهیزات پزشکی مخصوص دسترسی نداشته باشد میتواند با پرسنل خدمات درمانی درمورد فراهم کردن این تجهیزات صحبت کند.
در برخی موارد نادر، زمانی که وضعیت بیمار بدتر و خطرناک میشود، ممکن است بهجای اینکه منتظر بمانیم زخم بدون عمل خودبهخود بهبود پیدا کند، به سراغ جراحی برویم. با اینکه هیچکس مایل به جراحی نیست، ولی باید درنظر داشت که در صورت عدم درمان فوری، پیشروی این زخمها ممکن است خطرناک باشد.
زمانی که وضعیت زخم آنقدر وخیم باشد که بهبودی بدون جراحی صورت نگیرد، ممکن است پزشک مجبور به به برداشتن بافت مرده شود. ممکن است پزشک این نوع درمان را با یک چاقوی الکتروسرجیکال انجام دهد، بافت آسیبدیده را بسوزاند و از بین ببرد و به این ترتیب سرعت روند بهبودی را افزایش دهد. (تصویر زیر را ببینید)
بعد از برداشتن بافت مرده، پزشک عفونت باقیمانده یا پوست آسیبدیده اطراف جراحت را پاکسازی یا دبرید میکند و بعد آن را بخیه میزند. ممکن است پزشک از پماد یا پودر آنتیبیوتیک بر روی زخم بستهشده استفاده کند.
زخمهای فشاری: بدرفتاری یا بیتوجهی آسایشگاه یا بیمارستان محل بستری
بیماران شامل افراد مسن، ناتوان و کسانی که مشکل حرکتی دارند بیشتر از بقیه مستعد زخم بستر هستند. علاوهبرآن، اگر کسی توسط آسایشگاه، متخصصان بیمارستانی یا متخصصی در منزل تحت مراقبت است، ممکن است در اثر غفلت یا بدرفتاری آنها به زخم فشاری مبتلا شود.
محرومیت از آب و غذا، جابجا نکردن بدن، بهداشت ضعیف و بریدگیها و خراشها از نردهی تخت ممکن است منجر به زخم فشاری شود. به علاوه، اگر پزشک دستور جابجا کردن بیمار روی تخت را نداده باشد، یا اینکه منگنههای جراحی را به موقع از بدن بیمار خارج نکند، بیمار باید در بیمارستان تحت درمان پزشکی قرار بگیرد.
در بسیاری موارد، بیماران با اقدامات پیشگیرانه مانند جابجا شدن روی تخت در طول مدت بستری در بیمارستان، از بروز زخمهای فشاری جلوگیری میکنند. با اینحال، ممکن است پزشک در خارج کردن منگنههای جراحی احتیاط نکند و باعث شود پوست بیمار خاکستری یا سیاه شود.
این وضعیت ناشی از «خونریزی پوستی و بافت زیر پوست، پس از واکنش شمیایی میان هموگلوبین و نقرهی منگنهها باشد. در نتیجه، بافت بیمار سیاه شده و از بین میرود.»
پوست بیمار در اثر منگنههای جراحی سیاه میشود و بافت پوست او از بین میرود.