انواع زخم جراحی | مانیکان
کلیدواژگان: زخم های عفونی، کنترل عفونت، عوامل خطرآفرین، ارزیابی زخم، ازریابی خطر، مراقبت از زخم، زخمهای جراحی، عفونت محل جراحی، مراقبتهای پس از عمل، عفونت زخم، تسریعکننده پروسه درمان، طبقهبندی زخم.
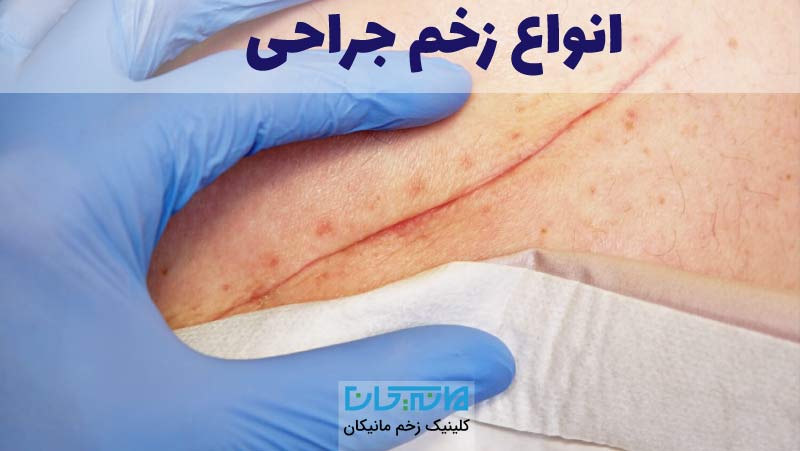
مرکز کنترل و پیشگیری از بیماریهای امریکا (CDC) تخمین می زند که سالانه حدود 30 میلیون عمل جراحی در ایالات متحده انجام میشود. پیشرفتهای چشمگیر فناوری، گزینههایی مانند جراحیهای با تهاجم اندک، مانند لاپاراسکوپی یا آرتروسکوپی را در اختیار بیماران قرار داده است. این نوع جراحیها به وسیلهی برشهای بسیار کوچکتر 1 تا 2 سانتیمتری انجام میشوند.
با این وجود، برخی روشهای جراحی نیازمند برشهای بزرگتری در حد 10 تا 20 سانتی2متر هستند، که به نوع جراحی، ویژگیهای بدن و ناحیه آناتومیک درگیر بستگی دارد. این برشهای بزرگتر، زخمهای بزرگتری را نیز ایجاد میکنند و قاعدتا پتانسیل بیشتری برای مزمن شدن و ایجاد عوارض دارند.
طبقهبندی زخمهای جراحی
زخم جراحی براساس میزان آلودگی دستهبندی میشوند. طبقهبندی زخمها این امکان را فراهم میکند تا خطر بروز عوارض برای هر نوع زخم نیز معین شده و روش درمانی مناسب انتخاب گردد. خطر بروز عوارض براساس عوامل متعددی از جمله مکانیسم آسیب، میزان آلودگی، درگیری اندام موردنظر و وضعیت بیمار قبل از انجام جراحی تعیین میگردد.
زخمهای دسته 1: تمیز (فاقد آلودگی)
این دسته شامل زخمهای جراحی غیرعفونی است که هیچگونه التهابی نیز ندارد و دستگاه تنفسی، گوارشی، تناسلی و یا دستگاه ادراری غیرعفونی در عمل جراحی نقشی ندارند. زخمهای ناشی از برشهای جراحی که به دنبال ترومای غیرنافذ (بلانت) میآیند، درصورت داشتن ویژگیهای مربوطه، در این دسته قرار میگیرند. مثال: برش شکم پس از بسته شدن اولیهی جراحی تشخیصی مربوط به ترمیم پارگی طحال به دنبال ترومای بلانت.
زخمهای دسته 2: تمیز – آلوده
این نوع زخمها ناشی از جراحیهایی هستند که تحت شرایط کنترل شده و بدون آلودگی غیرمعمول، با دستگاه تنفسی، گوارشی، تناسلی یا ادراری ارتباط دارند. به طور کلی می توان گفت اعمال جراحی مربوط به مجرای صفراوی، آپاندیس، واژن و بخشهای حلقی دهانی در این دسته قرار میگیرند. البته به شرط این که شواهدی از عفونت یا شکست عمدهی روش استریل مشاهده نگردد. مانند جراحی برداشتن لوزه.
زخمهای دسته 3: آلوده
این دسته شامل زخمهای باز، تازه و تصادفی و همچنین زخمهای ناشی از جراحیهایی است که تکنیک استریل آنها با شکست عمده روبرو شده است (مانند ماساژ قلبی باز) و یا نشتی شدید از دستگاه گوارش و برشهایی است که در آنها التهاب حاد و غیرچرکی مشاهده میشود. زخمهای تروماتیک باز که از زمان ایجاد آنها 12 الی 24 ساعت گذشته است در این دسته قرار میگیرند. مانند: هموروئیدکتومی.
زخمهای دسته 4: آلوده و عفونی
این نوع زخمها حاصل برش ناشی از عمل جراحی هستند که طی آن، احشاء سوراخ میشوند و یا زمانی که التهاب حاد همراه با چرک در حین عمل مشاهده میشود (مانند جراحی اورژانسی برای پریتونیت ناشی از آلودگی شدید مدفوع). همچنین این زخمها در هنگام بروز تاخیری زخمهای تروماتیک حاوی آلودگی و بافتهای از بین رفته نیز پدید میآیند. این تعریف نشان می دهد که ارگانیسمهای ایجادکنندهی عفونت بعد از عمل، پیش از انجام عمل نیز حضور داشتهاند. مثال: دبریدمان زخم مزمن.
ریسک فاکتورهای مربوط به عوارض زخمهای جراحی
سیستم طبقهبندی CDC برای مستندسازی زخمهای جراحی استفاده میشود و شامل خطر بروز عفونت و عوارض مربوطه می شود. ریسک فاکتورها و عوامل خطرزا ارتباط مستقیمی با افزایش میزان بروز عوارض زیر دارند: عفونت محل جراحی (SSI)، افزایش مدت ماندن در مرکز درمانی (دوره درمان)، افزایش هزینهی مراقبت و درمان، مرگ و میر، کاهش کیفیت زندگی، و همچنین عوارض ناشی از بستری شدن طولانی مدت مانند عوارض حاصل از بیحرکتی، مثل لهشدگی پوست، اختلال تنفسی یا آتلکتازی، عوارض قلبی عروقی مانند ترومبوز ورید عمقی و غیره. هرگونه بیماری و شرایط جسمانی که اثربخشی دفاع میزبان را کاهش دهد یک ریسک فاکتور و عامل خطرزا محسوب می شود که امکان بروز عوارض زخم جراحی را بالا می برد. در زیر برخی از بیماریهای تاثیرگذار بر میزان بروز عوارض زخم جراحی آورده شده است:
- نقص ایمنی بدن: دیابت، بیماریهای خودایمنی مانند آرتریت روماتوئید یا لوپوس، سرطان، درمان طولانی مدت با کورتیکواستروئیدها، یا هر نوع بیماریای که منجر به استفاده از عوامل شیمی درمانی یا داروهایی میشود که پاسخ ایمنی بدن را سرکوب میکند.
- تغییرات پرفیوژن: بیماریهای مزمن تنفسی مانند انسداد مزمن ریه، اختلالات عروقی از جمله بیماری عروق محیطی، فشار خون بالا یا افت فشار خون، انعقاد خون، سیگار کشیدن.
- مشکلات حرکتی: مشکلاتی که سبب وضعیتی وابسته در فرد میشوند، ناتوانی عمومی یا بیحرکتی که بیمار را در معرض لهشدگی پوست (Skin Breakdown) قرار میدهد و همچنین، بر ظرفیت خودمراقبتی از جمله توانایی دریافت مواد مغذی کافی تاثیر میگذارد.
- سوء تغذیه
- پرتودرمانی
- کاهش وزن ناخواسته
- جنسیت مونث
- چاقی
- طولانیبودن عمل جراحی (بیش از دو ساعت)
- روندهای درمانی اورژانسی
- بیماری سپسیس پیش از عمل
ارزیابی و برنامهریزی برای مراقبت پس از جراحی
شناسایی عوامل موثر در بروز عوارض جراحی و اجرای راهبردهای مبتنی بر شواهد از نکات لازم و ضروری برای مدیریت و درمان بهینهی بیمار است. ایجاد برنامههای مراقبتی مخصوص قبل و بعد از عمل می تواند خطر بروز عوارضی مانند عفونت محل جراحی، عدم بهبودی، پارگی زخم و غیره را افزایش دهد. چنین برنامهای میتواند شامل ترک سیگار، بررسی وضعیت عملکردی و سطح فعالیت بیمار، آموزشهای مربوط به کنترل قند خون (درصورت لزوم)، غربالگری تغذیه، بررسی شاخص توده بدنی و اضافه وزن باشد. مشارکت بین رشتهای از طریق آموزش و مشاوره به بیمار نیز در کاهش میزان بروز عوارض مفید است. مشارکت کارکنان پرستاری، پزشکان خانواده یا پزشکان داخلی، مربیان دیابت، پزشکان مراقبت از زخم، داروسازان و متخصصین بیماریهای عفونی نیز می تواند تاثیر مثبتی در خنثیسازی و کاهش تاثیر ریسک فاکتورها داشته باشد.