انواع زخمهای مزمن: شایعترین زخمهای مزمن | مانیکان
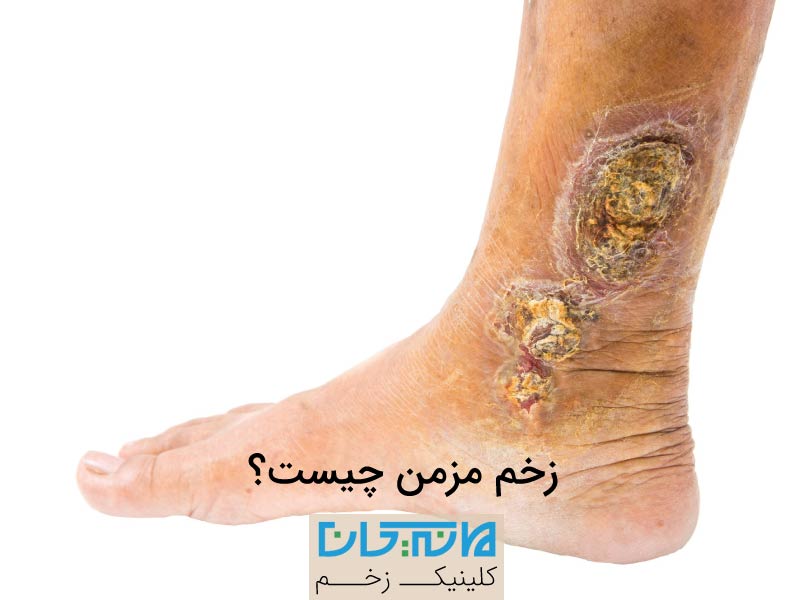
زخم مزمن برای بیماران و پزشکان نگرانکننده و دردسرساز است. در صورت عدم بهبود یک زخم، ممکن است باعث عوارضی شود. ترمیم این زخمها بدون هیچ مشکلی، به مراقبت دائم نیاز دارد. احتمال اینکه هر جراحتی به زخم مزمن تبدیل شود، وجود دارد. با این حال، برخی از زخمها در میان افراد شایعتر هستند. در این مقاله، ما انواع زخمهای مزمن ؛ علائم زخم مزمن و شایعترین آنها را بررسی میکنیم و درمورد چگونگی درمان آنها با استفاده از پانسمان توضیح میدهیم.
چطور یک زخم، به زخمی مزمن تبدیل میشود؟
تمام زخمها در ابتدا حاد نیستند. زمانی یک زخم، مزمن میشود که روند ترمیم آن مختل شود. مراحل زخمهای مزمن، هموستازی، التهاب، رشد سریع و بازسازی است. زمانی که زخم ملتهب میشود، بدن سعی میکند از آسیبدیدگی جلوگیری کند و زخم را ترمیم کند. اگر این اتفاق افتاد، باید با تغییر روش درمانی از زخم مراقبت کنید. زخم باید تمیز نگه داشته شود و برای پیشگیری از تخریب بافت، پانسمان شود.
عوامل خطرزا برای زخمهای مزمن
هرکسی که دچار زخم شده، ممکن است به زخم مزمن مبتلا شود. با این حال، بعضی افراد بیشتر از دیگران در خطر هستند. اگر دارای یک یا چند مورد از عوامل زیر هستید، بیشتر در معرض ابتلا به زخمهای مزمن خواهید بود:
- دیابت
- کلسترول بالا
- سوختگیهای شدید
- سرطان
- اچآیوی، ایدز
- بیماریهای عروقی
- بیماریهای قلبی
- فشار خون بالا
- تصلب شرایین
- کمخونی
- رگهای واریسی
- سن بالا
- عدم تحرک
- چاقی
- سبک زندگی ناسالم مانند سیگار کشیدن یا رژیم نامناسب
- یک جا نشستن
- سابقهی ابتلا به زخم
- جراحیهای متعدد
- استراحت مطلق
- ضعیف شدن سیستم ایمنی
- مشاغل پرخطر که در آن فرد در معرض اشعه قرار میگیرد یا مدت زمانی طولانی یکجا نشسته است
اگر جزو این گروهها هستید، درمورد اقدامات پیشگیرانه با پزشک مشورت کنید تا احتمال بروز زخم مزمن کاهش پیدا کند.
شایعترین زخمهای مزمن
با اینکه امکان مزمن شدن تمام زخمها وجود دارد، ولی این مسئله در بعضی از موارد بیشتر اتفاق میافتد. شایعترین زخمها شامل جراحتها، زخمهای عفونی، زخمهای جراحی، زخمهای ایسکمیک و زخمهای مسمومیت پرتوی است.
جراحتها
جراحتها شایعترین نوع زخمهای مزمن هستند. عوامل متعددی باعث ایجاد چنین زخمهایی میشوند، به همین دلیل همیشه باید مراقب علائم هشداردهنده باشید. درمورد عوامل خطرزا با پزشک صحبت کنید. برخی از این زخمها، شامل زخمهای وریدی، زخمهای شریانی، زخم پای دیابتی و زخمهای فشاری است.
زخمهای وریدی
این نوع زخمها، ناشی از نارسایی وریدی در اندام تحتانی هستند. ممکن است فرد از بیماریهای عروقی رنج ببرد. این وضعیت منجر به اختلال در جریان خون و جمع شدن خون در رگهای آسیبدیده میشود. زمانی که خون جمع میشود، متوجه ورم پاها خواهید شد و بعد در همان ناحیه زخم ایجاد میشود. زخم وریدی معمولاً در ساق پا ایجاد میشوند که میتوانید آنها را با جوراب کاملاً بپوشانید. گاهی نیز این زخمها زیر زانو هستند که این به رگِ آسیبدیده بستگی دارد.
اگر به بیماریهای عروقی یا ترومبوز ورید عمقی مبتلا هستید، بیشتر در معرض این نوع زخمها قرار دارید. گروههای پرخطر شامل بیماران مبتلا به دیابت، بیماریهای قلبی، زنان باردار یا افراد چاق است. اگر هرگونه علائمی مشاهده شد، فوراٌ به پزشک اطلاع دهید.
زخمهای شریانی
بهجز رگها، احتمال بروز جراحت در شریانها نیز وجود دارد. اختلالات شریانی ممکن است منجر به جراحت شوند. زخمهای شریانی اغلب به دلیل مواد مغذی ناکافی در خون در اندام تحتانی ایجاد میشوند. این باعث آسیب به بافت و کمبود اکسیژن میشود. زخمهای شریانی معمولاً بین انگشتان پا، روی انگشتان یا روی قوزک پا ایجاد میشوند و معمولاً به رنگهای صورتی، زرد یا خاکستری هستند. این زخمها دردناک هستند و در صورتی که به موقع درمان نشوند، باعث آسیبدیدگی ماندگاری خواهند شد.
🎯 مطالعه بیشتر : تفاوت زخم عروقی و شریانی
اگر سابقهی بیماریهای عروقی، نارسایی کلیوی، تروما، فشار خون بالا، چاقی یا دیگر بیماریهای زمینهای را دارید، بیشتر در معرض ابتلا به این نوع زخمها هستید. با پزشک در این مورد مشورت کنید و راههای پیشگیری از ایجاد زخم را از او بپرسید.
زخم پای دیابتی
اگر دیابت بهخوبی کنترل نشود، منجر به عوارض بسیاری خواهد شد؛ از جمله زخم پای دیابتی که به آن زخم پای نوروپاتیک هم گفته میشود. زخم پای دیابتی به دلیل بیحسی اندام تحتانی ایجاد میشود. در این وضعیت، بافت شکاف میخورد و منجر به تشکیل زخم میشود. به دلیل بیحسی اندام تحتانی، اغلب بیمار متوجه این زخمها نمیشود که همین مسئله درمواردی باعث عفونت شده و منجر به مشکلات بیشتری شود. در صورت عدم درمان به موقع این نوع زخمها منجر به قطع پای دیابتی یا قطع انگشتان یا ساق پا خواهند شد.
عوامل متعددی هستند که باعث تشکیل زخم پای دیابتی میشوند. به همین دلیل کنترل دیابت بسیار اهمیت دارد. در صورت ابتلا به این بیماری، با پزشک درمورد اصلاح سبک زندگی صحبت کنید. برای جلوگیری از مشکلات جدیتر، پاها را هر روز معاینه کنید تا علائم بروز زخم خیلی زود شناسایی شود.
زخمهای فشاری
زخمهای فشاری به دلیل فشار بیش از حد روی یک عضو بدن یا ساییدگی آن بخش ایجاد میشوند. این فشار باعث سایش و ایجاد زخم میشود. این زخمها بیشتر در قسمتهای استخوانی بدن مانند پاشنهها، آرنج، زانو، مفصل شانه، دنبالچه، ستون فقرات، قوزک پا یا حتی پشت سر ایجاد میشوند. در زخم بستر چهار مرحله وجود دارد؛ از حساسیت و درد تا جراحتهایی که تا لایههای عمیقتر پوست ادامه پیدا کرده است. زخمهای فشاری عمدتاً به دلیل بیتحرکی، ضایعات نخاعی، مشکلاتی که بر جریان خون تأثیر دارند، تب و فشار بیش از حد بر یک عضو بدن برای مدت زمانی طولانی ایجاد میشوند. یکی از بهترین راههای درمان زخمهای فشاری این است که فرد مدام حالت قرارگیری بدن را تغییر دهد.
زخمهای عفونی
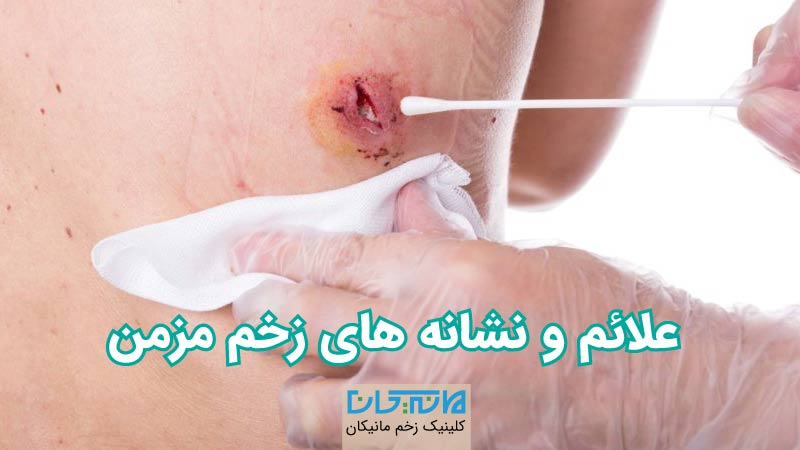
وقتی زخم عفونی درمان نشوند، منجر به زخم مزمن خواهند شد. این زخمهای مزمن خطرناک هستند زیرا ممکن است عفونت به خون و دیگر اعضای بدن سرایت کند. زخمهای عفونی معمولاً همراه با بوی بد، چرک، ترشح، بافت مرده، التهاب، ضایعات پوستی و تب هستند. در صورت مشاهدهی هر یک از علائم فوراً به پزشک مراجعه کنید زیرا در صورت عدم درمان به موقع، این زخمها منجر به مشکلاتی جدی مانند قطع عضو میشوند.
زخمهای ایسکمیک
زخمهای ایسکمیک به هر نوع زخمی گفته میشود که جریان خون کافی در آن وجود دارد. کاهش میزان خون یعنی آن ناحیه بهخوبی اکسیژنرسانی نمیشود و در نتیجه روند ترمیم و بهبودی آن مختل میشود. علائم شایع و نشانههای زخمهای ایسکمیک شامل نبض ضعیف است که ممکن است منجر به رنگپریدگی و حتی احساس سرما شود. درصورت بروز علائم فوراً به پزشک اطلاع دهید.
زخمهای جراحی
اگر عمل جراحی داشته باشید، پس از آن در بدن زخمهایی باقی میماند که از تیغ جراحی حاصل شدهاند. درصورت عدم مراقبت صحیح، این زخمها بهخوبی ترمیم نمیشوند. اگر این زخمها به زخمهایی مزمن تبدیل شوند منجر به عوارض بیشتری خواهند شد. زخم جراحی که به زخم مزمن تبدیل شدهاند، داغ، متورم و قرمز هستند.
زخمهای مسمومیت پرتوی
این نوع زخمها ممکن است ناشی از اشعههای درمانی باشند. به مرور زمان، قرار گفتن در معرض اشعه باعث ضعیف شدن سیستم ایمنی بدن میشود و در نتیجه روند درمان طولانیتر شده و منجر به زخم مزمن میشود. زمانی که این مسمومیت پرتوی شدید باشد، به بافت آسیب میزند و باید فوراً به آن رسیدگی شود. اگر دچار زخمهای مسمومیت پرتوی شده باشید، احتمالاً علائمی مانند تاول همراه با خارش و التهاب خواهید داشت. بسیاری از مردم دچار حالت تهوع و دردهای شکمی هم میشوند.
درمان زخم مزمن
اگر به هر نوع زخم مزمن مبتلا باشید، باید اقدام به درمان کنید. در این صورت، از عوارض بیشتر و مشکلات جدی پیشگیری میکنید. بهترین راه درمان زخم مزمن، شستشو و پانسمان آن است. در موارد جدیتر، شاید به دبریدمان نیاز داشته باشید. البته دبریدمان دردناک است و نیاز به بیحسی موضعی دارد ولی برای بهبود جریان خون و مواد مغذی بسیار اهمیت دارد. حتماً زخم را تمیز نگه دارید و طبق دستور پزشک از پمادهای موضعی استفاده کنید. روند درمانی ممکن است شامل استفاده از داروها و آنتیبیوتیکها و اصلاح رژیم غذایی باشد. اگر درمورد بهبودی این زخمها سوالی داشتید با پزشک مشورت کنید.